Травм нет - Медицинский портал
- Что делать, если один собственник не оплачивает коммунальные платежи?
- Как отказаться от покупки квартиры без потери задатка?
- Библия, изложенная для семейного чтения
- Любовь божья Не можешь служить двум господам
- Рецепт гречневой каши в микроволновке Как сварить гречку в микроволновой печи
- Наполеон из лаваша пошаговый рецепт с фото Как приготовить торт из лаваша
- Чем отличается вермут от мартини?
- Куриная грудка с грибами в сливочном соусе
- К чему снится железная дорога
- Железная дорога - толкование сна по сонникам
- Продолжительность специальных перерывов для обогревания и отдыха работникам, работающим в холодное время года на открытом воздухе или в закрытых не обогреваемых помещениях
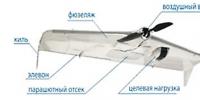
- Беспилотник: обзор российских и зарубежных беспилотных летательных аппаратов (бпла)
- "пограничники" льва и девы 23 августа кто по гороскопу лев
- "пограничники" льва и девы По гороскопу рожденный 23 августа
- Виды акул: описание классов и разновидностей
- Синантропные грызуны и формы синантропии
- Методы оценки земельных участков
- Определение износа объекта недвижимости
- Уравнение клапейрона – клаузиуса
- После увольнения работника обнаружена переплата зарплаты
- Способы видообразования Как называется процесс образования нового вида
- Краткая информация о китах Китообразные интересные факты
- Карта таро рыцарь жезлов
- Король Чаш (Кубков) Таро Райдера Уайта
- Регламент по работе с дебиторской задолженностью - образец
- Срок сдачи расчета по страховым взносам
- Кирилл шамалов - молодой предприниматель-миллиардер
- Анатолий Сердюков порвал с прошлым и теперь займется борьбой с коррупцией!
- Приснилось что потеряла обручальное кольцо а потом нашла во сне
- К чему снится потерянное кольцо?
- Шизофрения — симптомы и признаки у взрослых людей, обострение и причины расстройства Как определить человек болен шизофренией
- Когда в рождественские праздники гадают
- Выступление сталина на 19 съезде
- Вся история ссср (основные события истории)
- Русский синодальный перевод Библия исаия 40 22
- Библия 1 иоанна 3. Евангелие от иоанна. Библиография иностранных работ по четвероевангелию
- Спагетти с курицей и грибами Курица с грибами и макаронами на сковороде
- Пошаговый рецепт приготовления классического манника на сметане в духовке Самый вкусный манник на сметане рецепт
- Баклажаны с помидорами и сыром
- Салат с пекинской капустой и крабовыми палочками